Poliklinika IVF
Naša temeljna djelatnost je liječenje neplodnosti postupcima medicinski pomognute oplodnje i zdravstvena zaštita žene tijekom cijelog života.

Centar za ženu
Obratite nam se sa povjerenjem od najranije reproduktivne dobi, kroz trudnoću i majčinstvo, te kasnije u zrelijim godinama i tokom cijelog života.

Ambulantna histeroskopija
U Poliklinici IVF koristimo „Bettocchi“ histeroskop. Zahvat nije bolan i nije potreban boravak u bolnici, što znači da kući idete isti dan.

Poliklinika IVF sa više od 20 godina iskustva u liječenju neplodnosti je najstarija i najuglednija klinika za reprodukcijsku medicinu na ovim prostorima. Utemeljitelj i voditelj Poliklinike IVF je prof. dr. sc. Velimir Šimunić koji je svjetski priznat stručnjak i pionir medicinski pomognute oplodnje u Hrvatskoj.
Novosti
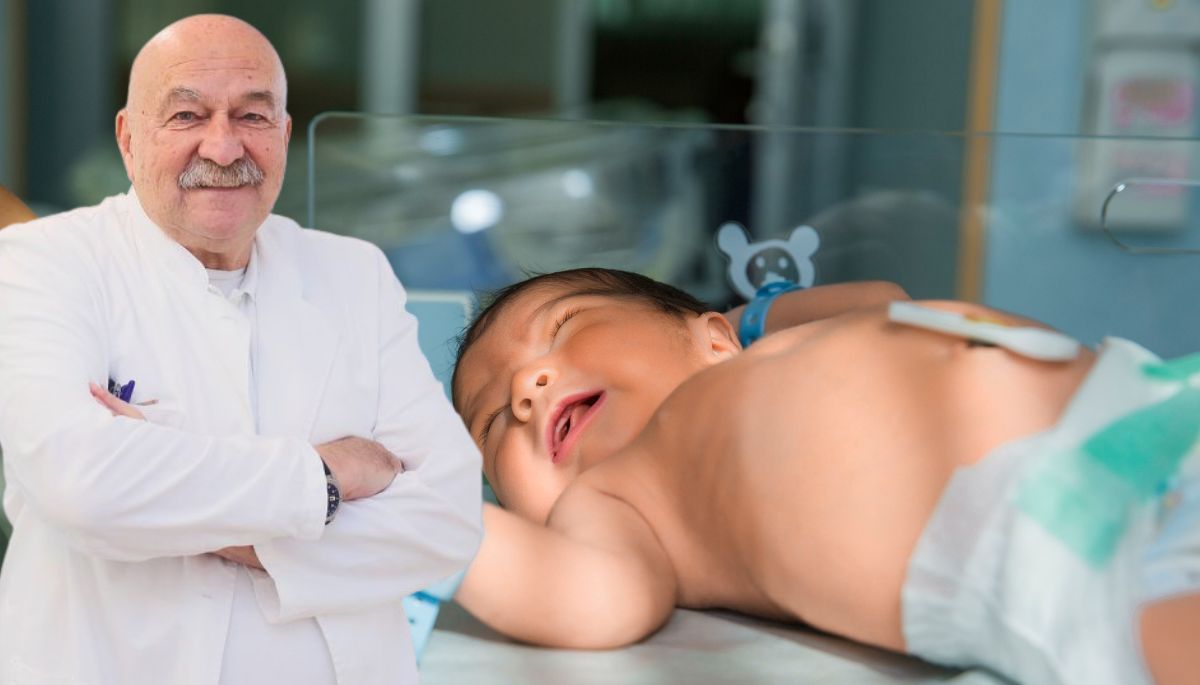
Rekordni embriotransfer: zdrava beba iz embrija zamrznutog prije 30 godina – uloga prof. Šimunića
Prof. dr. sc. Velimir Šimunić, vodeći stručnjak za humanu reprodukciju u Hrvatskoj i osnivač Poliklinike IVF, komentira slučaj rođenja zdrave bebe iz embrija zamrznutog prije tri desetljeća te objašnjava sigurnost i tehnološki napredak u području zamrzavanja i odmrzavanja embrija.
Zašto birati Polikliniku IVF
Svaka godina našeg rada donosi stotinjak djece na svijet. Malo je onih koji su ostali nezadovoljni.
Pri liječenju neplodnosti primjenjujemo sve metode medicinski pomognute oplodnje. U gotovo 30 godina postojanja na svijet smo donijeli tisuće djece.
U gotovo
0let na tržnicu
0
rođene djece
0
Nositelj međunarodne akreditacije
0
nagrada i priznanja
0
Bureau Veritas certifikat
Ugovor sa HZZZO
Iskusni specijalisti
Dijagnostika i liječenje od neplodnosti, trudnoće do menopauze
Visoka stopa uspješnosti MPO
Kratke liste čekanja

Gdje se nalazimo?
Možete nas pronaći u sklopu poslovnog kompleksa Kvaternik Plaza, na adresi Nemčićeva 7 u Zagrebu.
Saznajte više
Naš tim
Naš tim čine vodeći stručnjaci reprodukcijske medicine. Njihovo stručno znanje i iskustvo osiguravaju trajnu i kvalitetnu brigu o pacijentima, a primarno načelo naše djelatnosti je zadovoljstvo i povjerenje pacijenata.
Saznajte više












